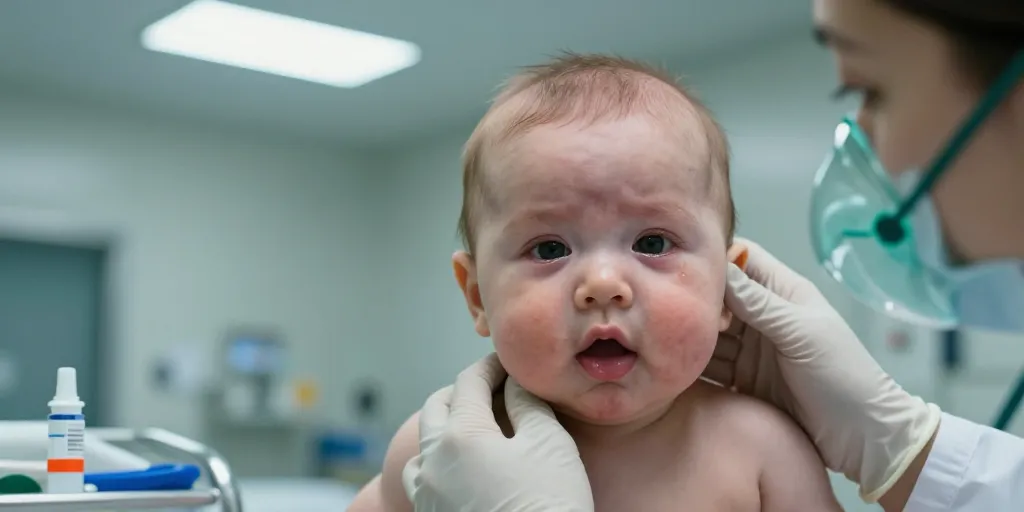
Voir le visage d’un nourrisson qui gonfle soudainement est source d’angoisse pour tout parent. L’œdème de Quincke, ou angio‑œdème, est un gonflement profond des tissus sous‑cutanés et des muqueuses. Chez le bébé, la rapidité d’évolution et le risque d’atteinte des voies aériennes supérieures imposent une vigilance particulière : reconnaître les signes précoces et agir correctement peut sauver une vie.
Qu’est‑ce que l’œdème de Quincke ?
L’angio‑œdème correspond à une accumulation locale de liquide dans le derme, le tissu sous‑cutané ou les muqueuses. Il peut être provoqué par une réaction allergique (anaphylaxie), par des médicaments (inhibiteurs de l’enzyme de conversion, anti‑rétroviraux), par des piqûres d’insectes, par des aliments, ou être dû à une anomalie génétique du système du complément (angio‑œdème héréditaire lié au déficit en C1‑inh). Contrairement à l’urticaire superficielle, l’angio‑œdème affecte des couches plus profondes et peut toucher la langue, la gorge et les voies aériennes.
Signes d’alerte chez le nourrisson
Il est important de distinguer un gonflement localisé sans retentissement respiratoire d’une situation menaçant les voies respiratoires. Recherchez :
- Gonflement soudain des lèvres, des paupières, du visage, de la langue ou du cou.
- Modification de la voix (voix étouffée) ou pleurs faibles ou atypiques.
- Bruits respiratoires anormaux : sifflement, stridor inspiratoire (bruit aigu lors de l’inspiration).
- Signes de difficulté respiratoire : tirage (rétractions intercostales, sus‑sternales), respiration rapide, battement des ailes du nez).
- Difficulté à avaler, hypersalivation ou refus de boire.
- Signes de gravité : pâleur, cyanose (coloration bleutée), somnolence, perte de connaissance.
Évaluation rapide et niveaux de gravité
Trois niveaux aident à orienter la conduite :
- Score faible/modéré : gonflement limité au visage sans signes respiratoires ni troubles généraux. Surveillance et contact rapide avec le pédiatre.
- Score élevé : voix étouffée, stridor, signes de lutte respiratoire. Risque d’obstruction imminent. Appeler les services d’urgence immédiatement.
- Score très grave : cyanose, altération de la conscience ou arrêt respiratoire. Appeler le SAMU/les urgences et débuter la réanimation de base en attendant l’équipe médico‑professionnelle.
Que faire immédiatement ?
- Restez calme et appelez le service d’urgence si vous observez des signes respiratoires, une voix étouffée, une cyanose ou une somnolence. En France, composez le 15 (SAMU) ou le numéro d’urgence local.
- Mettez le nourrisson en position qui facilite la respiration : dans les bras d’un adulte en position semi‑assise, tête légèrement surélevée si possible. Évitez de laisser un bébé très atteint couché complètement à plat si la respiration est compromise, sauf instruction médicale.
- Si la cause est évidente et retraitable sans danger (épingle, piqûre visible), retirez‑la rapidement, mais n’effectuez pas d’intervention risquée.
- Ne faites rien par la bouche si l’enfant a des difficultés à avaler ou à respirer.
- Si un auto‑injecteur d’adrénaline a été prescrit et que les critères d’anaphylaxie sont présents, utilisez‑le immédiatement selon la formation reçue. Après injection, appelez les urgences ; toute administration d’adrénaline nécessite une surveillance hospitalière.
Adrénaline : indications et modalités (rappels généraux)
L’adrénaline intramusculaire (épinéphrine) dans la face antérolatérale de la cuisse est le traitement de première intention en cas d’anaphylaxie. Les auto‑injecteurs disponibles couramment sont adaptés en fonction du poids :
| Poids approximatif | Auto‑injecteur recommandé | Remarques |
|---|---|---|
| Moins de 7,5 kg | Pas d’auto‑injecteur standardisé | Consulter le pédiatre ; en urgence, les secours peuvent administrer une dose adaptée (généralement 0,01 mg/kg IM de solution 1 mg/mL) |
| 7,5 à 25 kg | 0,15 mg | Auto‑injecteur pédiatrique. Bien vérifier date d’expiration et mode d’emploi. |
| Plus de 25 kg | 0,3 mg | Auto‑injecteur adulte selon prescription. |
Après injection, maintenez l’auto‑injecteur en place quelques secondes selon les instructions, allongez si nécessaire et appelez les secours. Les antihistaminiques et corticoïdes peuvent être utilisés en complément mais ne remplacent pas l’adrénaline en cas de détresse respiratoire.
Cas particuliers : angio‑œdème héréditaire
L’angio‑œdème héréditaire (déficit en C1‑inh) ne répond pas toujours à l’adrénaline, aux antihistaminiques ou aux corticoïdes. Il peut nécessiter des traitements spécifiques (concentrés de C1‑inh, antagonistes des récepteurs de la bradykinine comme l’icatibant) administrés par des équipes spécialisées. Si ce diagnostic est connu, suivez le plan d’action établi par l’allergologue et contactez rapidement un centre de référence.
Après la crise : surveillance et suivi
Toute réaction ayant nécessité de l’adrénaline ou une prise en charge aux urgences doit faire l’objet d’un suivi pédiatrique et allergologique. Une surveillance hospitalière de 4 à 24 heures est souvent recommandée en raison du risque de réaction biphasique (récurrence secondaire des symptômes). Le spécialiste pourra proposer des tests allergologiques, des conseils d’éviction et une éventuelle prescription d’un auto‑injecteur.
Prévention et préparation pratique
Pour réduire les risques et être prêt en cas d’urgence :
- Demandez une évaluation allergologique (prick tests, dosage des IgE) et obtenez un plan d’action écrit.
- Obtenez la prescription d’un auto‑injecteur si indiquée et demandez une démonstration pratique en cabinet ou en pharmacie.
- Vérifiez la date de péremption et remplacez les auto‑injecteurs périmés.
- Informez la crèche, la famille et les proches ; laissez une copie du plan d’action et montrez comment utiliser l’auto‑injecteur.
- Envisagez un bracelet ou une carte d’alerte médicale si une allergie sévère a été confirmée.
Un gonflement du visage chez un nourrisson doit toujours engager une attention rapide. Savoir reconnaître les signes d’alerte, agir sans délai et organiser un suivi adapté améliore considérablement le pronostic. En cas de doute, mieux vaut contacter les urgences ou le pédiatre : chaque minute compte lorsque les voies aériennes sont menacées.